Cовременный ЭКО-центр с 16-ти летним опытом работы, с современным медицинским оборудованием, модернизированной эмбриологической лабораторией,высококвалифицированным персоналом. Наш Центр ЭКО был основан доктором-репродуктологом Кемаль Озгюром, он же является главным доктором клиники- это известный специалист в области репродуктологии, с более чем 30-ти летним опытом работы, автор многих научных работ и статей в области репродуктологии, прошедший курс обучения в Америке и Южной Африке. Помимо Доктора Кемаль Озгюра прием ведут еще два опытных специалиста-репродуктолога –Хасан Булут и Мурат Беркканоглу.
Анталийский ЭКО-центр, была самой первой клиникой экстракорпорального оплодотворения в регионе. В настоящее время по посещаемости и результативности эта клиника входит в пятерку лучших клиник IVF Турции. Мы с гордостью и счастьем можем говорить, что благодаря лечению в нашей клинике родилось более 7.000 деток. Доступная цена, высокое качество услуг и самое главное, высокая результативность, стали главными критериями успеха клиники.
Цели нашего ЭКО-Центра:
- Соответствовать высочайшим стандартам медицинской помощи, предоставлять пациентам лучшее, что может предложить современная наука и техника;
- Достигать максимально положительного результата в лечении пациентов и, в конечном итоге, рождения здоровых детей;
- Осуществлять клинические исследования в области репродукции человека, быть источником новых технологий и методов лечения.
Принципы лечения в нашем ЭКО-Центре:
 Служение интересам пациентов, создание атмосферы доброжелательности и внимания, краткость ожидания;
Служение интересам пациентов, создание атмосферы доброжелательности и внимания, краткость ожидания;- Индивидуальный подход к лечению в каждом конкретном случае (индивидуальная схема лечения), соблюдение этических норм;
- Строгое соответствие методов лечения международным стандартам;
- Предоставление полной информации о результатах лечения и обследования, объективные рекомендации, честность и открытость.
Рядом с клиникой в спокойном районе находятся два пансиона гостиничного типа, построенных специально для пациентов клиники – один для турецких граждан, другой-для иностранных. Пары могут бесплатно проживать в пансионе на протяжении всего протокола ЭКО. В каждом индивидуальном двух-местном номере есть душ, туалет, кондиционер, интернет, телевизор. В пансионе есть общая кухня со всей необходимой кухонной техникой.
Этапы лечения:
Перед приездом на лечение доктора запрашивают краткую информацию о пациентах, анализы обоих супругов. Если согласно УЗИ матки наблюдается хоть один доминантный фолликул, доктор прописывает прием оральных контрацептивов за месяц до приезда, начиная со 2 дня менструации. Преследуется цель подавить гормональную активность яичников перед ее стимуляцией, для дальнейшего синхронного развития яйцеклеток. После окончания последней таблетки на 2 или 3 день пациенты должны быть в клинике для начала протокола ЭКО.
Вы можете приобрести билет в один конец, обратный билет рекомендуем приобрести после консультации доктора. Согласно вашим показателям, доктор установит ваш личный срок лечения, в среднем около 21-22 дней. В некоторых случаях, по индивидуальным показаниям трансфер эмбрионов может быть через 1,5 мес. после забора яйцеклеток, в данном случае пациенты улетают на 5-6 дней раньше и прилетают в назначенный срок на трансфер эмбрионов.
На первом приёме доктор-консультант задаст необходимые вопросы, составит личную анкету пациента. После составления личной анкеты, пациенты проходят непосредственно к доктору, который и проводит ультразвуковое обследование. На вагинальном УЗИ рассматривается, в первую очередь, полость матки с целью исключения перегородки, миом и полипов, оценивается самый внутренний слой матки-эндометрий, затем рассматриваются яичники и определяется их резерв, т.е функциональная активность. Затем берется кровь на анализ с обоих супругов и спермограмма. Если результаты обследования в пределах нормы, переходим непосредственно к началу ЭКО лечения.
Протокол начинается со стимуляционных инъекций. Начало инъекций – 2 день менструации или 4-й день со дня приема последней таблетки орального контрацептива. Пациентке вводятся стимуляционные инъекции каждый день в послеобеденное время. Это один из самых важных, требующих предельного внимания период лечения. Длится он в зависимости от скорости роста фолликул 9-12, в среднем 10 дней. Каждый день приблизительно в одно и тоже время пациентке производятся подкожные инъекции, 1 раз в 2-3 дня проводится контрольное вагинальное УЗИ для определения роста фолликулов. При выявлении как минимум 3-х фолликулов диаметром 17 мм вызывается их конечное созревание уколом овуляции. В этот день прекращаются подкожные инъекции. Укол овуляции делается в строго назначенное врачём время ( как правило поздно вечером ). После укола овуляция произойдёт через 37-40 часов.
Забор яйцеклеток происходит на 11-14 день менструального цикла. Трансфер эмбрионов проводится на 5 или 6 дней после забора яйцеклеток.
Забор яйцеклеток производится в операционной, под кратковременной общей анестезией. Через влагалище под контролем УЗИ аппарата специальной иглой аспирируется жидкость каждого фолликула. В этот день у мужа забирается сперма. Далее в лаборатории из фолликулярной жидкости отбирают яйцеклетки, которые в последствии оплодотворяют. Забор яйцеклеток как правило длится 5-10 мин, через 1-2 часа пациентку отпускают домой. Данным методом 40-50 % от всех собранных яйцеклеток оплодотворяется, успешность завершения оплодотворения составляет 70%.
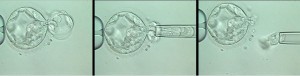 Процедура подсадки эмбриона безболезненная, хотя иногда возможен лёгкий дискомфорт. Пациентка находится на гинекологическом кресле, во влагалище вводятся гинекологические зеркала, затем в канал шейки мaтки вводится гибкий катетер. По этому катетеру с каплей питательной среды переносится 2 эмбриона, подсадка большего числа эмбрионов нежелательна из-за риска развития многоплодной беременности. Оставшиеся качественные эмбрионы подвергаются заморозке их можно использовать в случае неудачи при первой попытке в следующих попытках. Замороженные эмбрионы помещают в криопротектор и кладут на хранение в CryoTank. Эмбрионы хорошего качества могут быть заморожены. В прошлом, большинство эмбрионов замораживались с использованием программируемого устройства, так называемый медленный метод замораживания. Сегодня большинство эмбрионов и бластоцистов замороживают остекловыванием, быстрый метод заморозки, что приводит к снижению повреждения клеток и увеличению успешности на 15%.Срок хранения замороженных эмбрионов 5 лет.
Процедура подсадки эмбриона безболезненная, хотя иногда возможен лёгкий дискомфорт. Пациентка находится на гинекологическом кресле, во влагалище вводятся гинекологические зеркала, затем в канал шейки мaтки вводится гибкий катетер. По этому катетеру с каплей питательной среды переносится 2 эмбриона, подсадка большего числа эмбрионов нежелательна из-за риска развития многоплодной беременности. Оставшиеся качественные эмбрионы подвергаются заморозке их можно использовать в случае неудачи при первой попытке в следующих попытках. Замороженные эмбрионы помещают в криопротектор и кладут на хранение в CryoTank. Эмбрионы хорошего качества могут быть заморожены. В прошлом, большинство эмбрионов замораживались с использованием программируемого устройства, так называемый медленный метод замораживания. Сегодня большинство эмбрионов и бластоцистов замороживают остекловыванием, быстрый метод заморозки, что приводит к снижению повреждения клеток и увеличению успешности на 15%.Срок хранения замороженных эмбрионов 5 лет.
После процедуры через несколько часов пациетка может отправится домой.
Ожидание и тест на беременность
На 9-10 день после подсадки делается анализ крови на наличие беременности ( ХЧГ )
Стоимость протокола ЭКО – 3.200 USD.
В стоимость входят:
- Первичная консультация врача, последующие контроли во время стимуляционного периода
- Полный список анализов крови для пациентки и ее супруга
- Стимуляционные лекарства
- ЭКО, ЭКО+ИКСИ+ИМСИ
- Проживание в пансионе для пациентов клиники на период ЭКО-протокола
В некоторых индивидуальных случаях необходимы дополнительные процедуры.
Дополнительные расходы:
- Заморозка эмбрионов, хранение до 5-ти лет (Стоимость за 1 пробирку –вместимость 1-3 эмбриона) – 300 USD
- Гистероскопия – 550 USD
- Лапароскопия – 750 USD
- HSG тест – 180 USD
- MIKRO TESE тест – 550 USD
- TESA тест – 350 USD
- Крио-трансфер эмбрионов – 1250 USD
Генетический анализ:
- ДНК тест(обязательная процедура в случае TESA-TESE (биопсии спермы) – 150 USD
- Предимплантационная генетическая диагностика
- Сравнительная геномная гибридизация (CGH анеуплоидию скрининг)
- 500 USD за 1 эмбрион.
АЗООСПЕРМИЯ
Азооспермия – отсутствие сперматозоидов в эякуляторе.
Все нижеуказанные процедуры могут быть применены под локальной или общей анестезией. Все они являются хирургическими методами получения спермы через амбулаторное лечение, не требуя госпитализации. Операции обычно длятся от десяти до тридцати минут. После этого вы можете продолжать иметь свою привычную повседневную жизнь. Все операции проводятся в нашем центре ЭКО и, при этом, взятые образцы исследуются в лаборатории для проверки на наличие сперматозоидов. Операция заканчивается в момент когда сбор спермы завершён.
 TESE: Tестикулярноe извлечениe сперматозоидов из яичка:
TESE: Tестикулярноe извлечениe сперматозоидов из яичка:
Этот метод предполагает совершение небольшого разреза через кожу яичка и открытие небольшой оболочки – algubinea – покрывающее каждый яичек, затем берутся мелкие кусочки из ткани яичка.
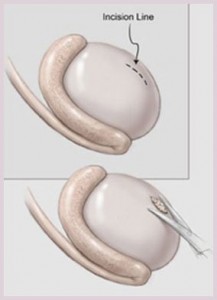 Микро TESE: Извлечение сперматозоидов из яичка под микроскопом:
Микро TESE: Извлечение сперматозоидов из яичка под микроскопом:
С помощью небольшого разреза можно проникнуть в кожу вокруг яичек и в небольшую оболочку, algubinea, покрывающую каждое яичко. Ткань яичка изучается под микроскопом и берутся образцы из соответствующих частей, в зависимости от их ширины. Согласно некоторым опубликованным исследованиям, этот метод вызывает наименьшее повреждение ткани яичка.
Какова вероятность нахождения сперматозоидов?
Сперматозоиды можно найти почти во всех случаях азооспермии, вызванной закупориванием и в около 50% случаев азооспермии вызванной расстройством производства спермы.
Можно ли заморозить и повторно использовать полученные сперматозоиды для последующего употребления?
Мы советуем заморозить сперматозоиды, что позволяет использовать их в дальнейшем, к тому же использование в протоколе спермотозоидов, подверженных заморозке, увеличивает шанс успеха.
ВЫБОР ПОЛА РЕБЕНКА
 Выбор пола ребенка официально запрещен в Турции, но разрешен в клиниках Северного Кипра ( Турецкая сторона). В самой Турции ПГД проводится, указываются хромосомные нарушения, но пол ребенка не озвучивается.
Выбор пола ребенка официально запрещен в Турции, но разрешен в клиниках Северного Кипра ( Турецкая сторона). В самой Турции ПГД проводится, указываются хромосомные нарушения, но пол ребенка не озвучивается.
Наши доктора, работающие в ЭКО-центрах гг. Левкоша и Гирне могут проводить данный генетический тест для пар, которые планируют выбрать пол своего будущего ребёнка, то есть зачать мальчика или девочку. Пол ребёнка может быть определён после прохождения лечения ЭКО и генетического тестирования эмбриона.
Помимо выбора пола, ещё до переноса здорового эмбриона в утробу будущей матери, проводится его обследование на отсутствие некоторых генетических заболеваний. Благодаря ПГД (Предимплантационной генетической диагностике) можно определить не только пол ребёнка, но и наличие таких генетических расстройств как синдром Дауна, хромосомные патологии, такие как Трисомия или Моносомия. Таким образом, пары желающие выбрать пол ребёнка, также могут заранее узнать что их ребёнок не будет иметь никаких генетических расстройств. Вот почему пары, которые хотят зачать здорового ребёнка желаемого пола (мальчика или девочку), предпочитают сделать ПГД (Предимплантационную генетическую диагностику).
Женщинам, желающим выбрать пол ребёнка, проводится ЭКО. После сбора яйцеклеток они оплодотвоpяются спермой путём процедуры, которая называется микроинъекция (ИКСИ). После оплодотворения выполняется генетический скрининг эмбрионoв для того, чтобы выявить и перенести только здоровые эмбрионы желаемого пола будущего ребёнка. Это даёт возможность выбрать пол до беременности и зачать ребёнка отобранного вами пола.
При помощи ПГД диагностируются такие хромосомные патологии,как синдром Дауна, другие Трисомии, одиночные нарушения ген (талассемия муковисцидоз, гемофилия A1 и Б1, мускулярная дистрофия, серповидно-клеточная анемия, нейромускулярная дистрофия, анемия Фанкони и т.п.) . ПГД позволяет выявить наследственные заболевания, связанные с Х-хромосомой, а также в случае необходимости определения пола ребёнка.
К премуществам ПГД относятся:
- Выбор пола ребенка ещё до беременности.
- Выбор здорового эмбриона.
- Увеличение вероятности переноса здорового эмбриона в случаях повторных неудачных попыток ЭКО.
- Низкая вероятность многоплодной беременности.
- Предупреждение самопроизвольных абортов благодаря переносу здорового эмбриона.
- Увеличение случаев наступления беременности.
Решение следует ли применять ПГД принимается нашим врачом и генетическим консультантом и согласовывается с пациентом.
- Женщина готовится к процедуре ЭКО.
- Врач определяет соответствующий период для сбора яйцеклеток.
- Сперматозоид и яйцеклетка оплодотворяются в лабораторных условиях с помощью процесса, называемого микроинъекция.
- Проводится биопсия эмбрионов которые развивались необходимым образом в лабораторных условиях.
- Проводятся генетические скрининговые тесты клетки.
- Осуществляется перенос лишь тех эмбрионoв, которые прошли через генетические сканирования, без атипичных хромосом.
ДОНОРСТВО ЯЙЦЕКЛЕТОК (ООЦИТОВ)
 Метод донорства яйцеклеток разрешен и проводится в гг. Левкоша и Гирне, Северный Кипр (Турецкая сторона) в случае, когда невозможно оплодотворение собственными яйцеклетками.
Метод донорства яйцеклеток разрешен и проводится в гг. Левкоша и Гирне, Северный Кипр (Турецкая сторона) в случае, когда невозможно оплодотворение собственными яйцеклетками.
Донорские яйцеклетки используются у женщин:
- Без яичников.
- С яичниками, у которых есть проблемы воспроизводства яйцеклеток.
- Которым рекомендуется воспользоваться донорством яйцеклеток из-за генетических проблем.
- С повреждёнными яичниками из-за лучевой терапии, химиотерапии по причинам каких-либо онкологических заболеваний.
- Более старшего возраста, которые прошли через менопаузу.
B программе донорства яйцеклеток предусмотрен выбор знакомых или анонимных доноров.
Знакомый донор
Женщина, которая хочет получить яйцеклетки от знакомого донора должна найти донора в возрасте 21-30, без медицинских или генетических проблем. Скрининг-тесты, которые будут применяться знакомому донору для выявления контагиозных заболеваний, являются одинаковыми для всех доноров и они стандартизированы в соответствии с указаниями Европейского общества репродукции человека и Эмбриологии (ESHRE) и Американской медицинской ассоциации фертильности.
Анонимный донор
Когда донор является анонимным, личность обоих как донора, так и реципиента полностью держится в секрете. Программа начинается с физического и психологического обследования обеих женщин. В скрининг-тестах, которые соответствуют критериям ESHRE и ASRM (Европейского общества репродукции человека и Эмбриологии (ESHRE) и Американской медицинской ассоциации фертильности), не должно быть обнаружено никаких медицинских, генетических проблем или контагиозных заболеваний. Доноры яйцеклеток, допускающихся к программе, должны быть в возрасте от 21 до 30 лет и здоровыми во всех отношениях.
Информирование пары получателя
Информация о медицинских процедурах и ответы на вопросы пар должны быть предоставлены врачами чётко и правильно. Перед процедурой должно быть получено письменное согласие, подписанное парой.
Последующие шаги для пар, которые решили использовать Донорство яйцеклеток
После обследования и тестов, проводимых врачами, переходят к микроинъекциям и переносу эмбриона. Врачи заранее информируют когда наступит определенный момент для этих процедур.
Такие характеристики как внешность донора, цвет кожи, цвет глаз, цвет волос и конструкция тела выбраны таким образом, чтобы они были как можно близки к соответственным характеристикам пары-получателя. Кроме того, этническое происхождение, группа крови и другие характеристики внешности должны соответствовать, насколько это возможно.
Результаты донорства яйцеклеток
В настоящее время, благодаря донорству яйцеклеток были достигнуты отличные показатели по количеству успешных беременностей; эти показатели выше по количеству беременностей, чем у пар, имеющих свои яйцеклетки и сперматозоиды. Мотивом для этого служит юный возраст донора яйцеклеток и получение высшего качества яйцеклеток донора по сравнению с бесплодными пациентами. Кроме того, эндометрий получающего пациента не подвергается гиперстимуляции и может быть более подходящим для имплантации. В этом случае может быть достигнут уровень 75% беременностей.
ДОНОРСТВО СПЕРМЫ
 Донорская сперма используется в случаях, когда беременность с собственной спермой мужчины не рекомендуется по медицинским показаниям или если сперма не может быть получена.
Донорская сперма используется в случаях, когда беременность с собственной спермой мужчины не рекомендуется по медицинским показаниям или если сперма не может быть получена.
Используемая сперма предоставлена из программы Донорство спермы от абсолютно здоровых мужчин, которые были донорами для банков спермы, расположенных в США и Дании. Их медицинские, физические и этнические особенности были зарегистрированны и прошли все необходимые медицинские тесты.
В каких случаях рекомендуется использовать донорство спермы ?
- Случаи, в которых сперматозоиды отсутствуют при эякуляции.
- Случаи, в которых сперма обнаружена, но, при этом, наблюдаются структурные деформации, которые не позволяют оплодотворять яйцеклетки.
- В случаях, когда обнаружены наследственные заболевания.
- В случаях, когда мужчина является носителем заболевания, передающегося половым путём, такие как ВИЧ-инфекция.
- В случаях, когда существует резус-конфликт (несовместимость резуса (RH) крови)
До процесса женщина должна быть обследована с помощью ультразвукового исследования, пройти через гормональные тесты и, если никаких проблем не обнаруженo, проводятся следующие необходимые тесты. После этого проводятся последующие исследования развития яйцеклетки с помощью ультразвука и гормональных тестов.
Факторы, которые должны быть приняты во внимание при использовании метода донорствa спермы
Используемая сперма предоставлена банками спермы (в настоящее время, самая большая часть используемой спермы выделяется банками из Дании, Англии и США). Используется сперма абсолютно здоровых мужчин, которая замораживается в особых условиях.
В программе донорства спермы используется только сперма, которая получила разрешение и утверждение Министерства здравоохранения, для чего прошлa через специальные тестирования. Помимо обязательных тестов, в сертификаты, полученные из банков спермы, вносятся данные об образовании, этническом происхождении, подробные характеристики внешности донора.
Тесты, проведенные с донорской спермой, полученной из банков спермы:
- ВИЧ-инфекция
- Гепатит В
- Гепатит C
- Сифилис
- Хламидия
- Гонорея
- Кариотип (46 YX)
И если в результате проведения этих тестов проблем не обнаружено, сперма допускается к донорской программе. Кроме того, в соответствии с законодательством страны, где применяется донорство спермы, могут потребоваться дополнительные тесты (например, талассемия, муковисцидоз (кистозный фиброз), серповидноклеточная анемия).
Определение выбора спермы сделанo с учётом совместимости крови и характеристик внешности донора спермы.
Когда начинается фаза сбора яйцеклеток у женщины, донорская сперма размораживается для подготовки фазы микроинъекции спермы и яйцеклеток. После оплодотворения происходит перенос эмбриона.
Успех метода использования донорствa спермы зависит от возраста, резерва фолликул у женщины и её реакции на лечение. В большинстве случаев, как и при применении микроинъекции, это приводит к большему количеству успешных беременностей.
ДОНОРСТВО ЭМБРИОНА
 Метод донорства эмбриона официально разрешен и проводится в гг. Левкоша и Гирне, Северный Кипр (Турецкая сторона).
Метод донорства эмбриона официально разрешен и проводится в гг. Левкоша и Гирне, Северный Кипр (Турецкая сторона).
Это рекомендуемый метод для пар, где женщина не может забеременеть при собственных яйцеклетках и сперма мужчины не может оплодотворить яйцеклетку. В этом случае, донор яйцеклетки и донор спермы, которые определяются в соответствии с совместимостью внешних характеристик пары, могут быть приняты во внимание для дальнейшего процесса микроинъекции. Все донорские яйцеклетки и сперматозоиды проходят через соответствующие скрининговые тесты. Затем производится пересадка эмбриона и вероятность успеха метода составляет в среднем 75-80%.
До применения метода, как и при других процедурах, все детали лечения должны быть обсуждены с парой. После объяснения всех шагов, если пара решает использовать донорский эмбрион, переходят к медицинскому обследованию. После завершения скрининговых тестов у женщины, описывается применение необходимых лекарств, которые будут использованы в этапе медицинской подготовки, и проводится ультразвуковое исследование. В соответствии с результатами медицинского наблюдения пары определяется дата переноса эмбриона и пара информируется соответственно.
ЗАМОРАЖИВАНИЕ ЯЙЦЕКЛЕТОК
 Метод донорства яйцеклеток разрешен и проводится в гг. Левкоша и Гирне, Северный Кипр (Турецкая сторона). Выполнение замораживания яицеклеток – метод, который применяется в нескольких известных центрax мира. Наши доктора на Севреном Кипре практикуют данный метод.
Метод донорства яйцеклеток разрешен и проводится в гг. Левкоша и Гирне, Северный Кипр (Турецкая сторона). Выполнение замораживания яицеклеток – метод, который применяется в нескольких известных центрax мира. Наши доктора на Севреном Кипре практикуют данный метод.
В нашей программе замораживания и оттаивания яйцеклеток было достигнуто такое же количество беременностей, как и при использовании свежих яйцеклеток.
Некоторые современные женщины оставляют планы родить ребёнка на потом. Возраст женщины является очень важным фактором как при беременности естественным путём, так и при беременности путём ЭКО. Чем старше женщина, тем меньше резерв фоликул, меньше вероятность забеременеть.
При успешной процедуре замораживания, яйцеклетки, которые были собраны после стимуляции яичников в течение короткого периода времени, могут быть сохранены в течении длительного периода времени и, когда женщина планирует забеременеть, они могут быть разморожены и использованы. Независимо от возраста женщины, возраст яйцеклеток останется точно тем же, как и в период их заморaживания.
Данная процедура предназначена:
-Женщинам которые намерены иметь детей в более старшем возрасте.
-Пациентам, которые будут подвергаться лечению при помощи химиотерапии, лучевой терапии или пациентам, которые нуждаются в удалении яичников и хотят сделать замораживание яйцеклеток для возможности их использования после завершения этих процедур.
-В случае пациентов, которые находятся под риском наличия гипер-стимуляции во время ЭКО. (С помощью этого метода может быть сделано замораживание яйцеклеток на несколько месяцев и затем может быть выполнено ЭКО).
Таким образом, в связи с причинами медицинского или личного характера, у женщин есть возможность сохранить свои яйцеклетки, благодаря успешной процедуре замораживания яйцеклеток.








