Заболевания сердечно-сосудистой системы

AdaliaHealtcare предлагает вам лечение сердечно-сосудистых заболеваний, проводимое с использованием новейших технологий. Одним из ведущих специалистов в этой области является профессор кардиологии Дзенгиз Эрмиш, входящий в известный профессорский состав медицинского факультета Акдениз Университета г. Анталья.

Профессор Дзенгиз Эрмиш закончил Акдениз университет факультет лечебное дело в городе Анталья. Там же получил специализацию на кафедре кардиологии. В 2001 году проходил обучение в университете г.Минесота США для повышения квалификации по специальности электрофизиология сердечной деятельности. Для продолжения работы вернулся в Анталью. В 20005 году получил степень доцента, а в 2010году стал профессором. В настоящее время профессор преподаёт на кафедре кардиологии медицинского факультета Акдениз университета Профессор Дзенгиз Эрмиш является одним из ведущих кардиологов Турции и входит в тройку лучших специалистов в Турции по лечению аритмии.
Все операции по лечению заболеваний сердечно-сосудистой системы профессор проводит в клиниках г.Антальи, имеющих международную акредитацию JCI. Компания Adalia Healtcare является единственным международным представителем профессора Дженгиза Эрмиш.
Одним из основных методов диагностики и лечения заболеваний сердечно-сосудистой системы является:
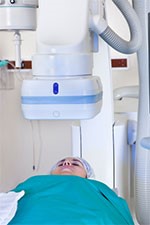
Коронарная ангиография
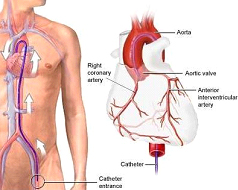 Задачей процедуры катетеризации сердца или коронарной ангиографии является диагностика, и лечение заболеваний коронарных сосудов. Коронарными сосудами называются артерии, обеспечивающие кровоснабжение сердечной мышцы, необходимое для стабильной работы сердца. В большинстве случаев катетеризация сердца позволяет осуществить диагностику и необходимое медицинское вмешательство при закупорке коронарных сосудов в результате процесса атеросклероза. Атеросклеротическая бляшка закрывает собой просвет одной из коронарных артерий и нарушает нормальное кровоснабжение. Растущая атеросклеротическая бляшка формируется из воспалительных клеток, липидов и белков, участвующих в процессе свертывания крови.Катетеризация или ангиография выполняется для лечения стенокардии, улучшения функциональности сердца, а зачастую и для спасения жизни пациента. Речь идет о случаях, когда наблюдается выраженный стеноз (сужение) артерии, приводящий к нарушению кровообращения на большом участке миокарда и не поддающийся лечению другими средствами (например, при остром инфаркте миокарда).В некоторых случаях катетеризация сердца выполняется для коррекции врожденных пороков развития сердца (дефект внутренней перегородки, дефект сердечного клапана) или для точного измерения давления крови в камерах сердца, в крупных кровеносных сосудах и легочной артерии.
Задачей процедуры катетеризации сердца или коронарной ангиографии является диагностика, и лечение заболеваний коронарных сосудов. Коронарными сосудами называются артерии, обеспечивающие кровоснабжение сердечной мышцы, необходимое для стабильной работы сердца. В большинстве случаев катетеризация сердца позволяет осуществить диагностику и необходимое медицинское вмешательство при закупорке коронарных сосудов в результате процесса атеросклероза. Атеросклеротическая бляшка закрывает собой просвет одной из коронарных артерий и нарушает нормальное кровоснабжение. Растущая атеросклеротическая бляшка формируется из воспалительных клеток, липидов и белков, участвующих в процессе свертывания крови.Катетеризация или ангиография выполняется для лечения стенокардии, улучшения функциональности сердца, а зачастую и для спасения жизни пациента. Речь идет о случаях, когда наблюдается выраженный стеноз (сужение) артерии, приводящий к нарушению кровообращения на большом участке миокарда и не поддающийся лечению другими средствами (например, при остром инфаркте миокарда).В некоторых случаях катетеризация сердца выполняется для коррекции врожденных пороков развития сердца (дефект внутренней перегородки, дефект сердечного клапана) или для точного измерения давления крови в камерах сердца, в крупных кровеносных сосудах и легочной артерии.
В ходе процедуры катетеризации в одну из крупных артерий (чаще всего в паховой области или на верхней конечности) вводят длинную эластичную трубочку, которую проводят по путям кровообращения до коронарных артерий. Через катетер впрыскивается контрастное вещество и выполняется серия снимков, позволяющая получить изображение на экране компьютера. Таким образом диагностируется наличие стеноза артерий, а в случае необходимости можно увеличить проходимость артерии при помощи специального баллона и установить стент – устройство, поддерживающее артериальную стенку.
Процедура катетеризации сердца
Врач выбирает локализацию введения катетера. Надрез выполняют на бедренной артерии (femoral artery), в области паха, или на лучевой артерии (radial artery), в области предплечья. Место надреза дезинфицируют, а затем вводят через него длинную тонкую трубочку (катетер) непосредственно в кровеносный сосуд. Врач, выполняющий процедуру, проводит катетер через крупные кровеносные сосуды до места ответвления коронарных сосудов. Процедура проводится под контролем рентгена.
В дальнейшем в кровеносные сосуды вводится контрастное вещество, которое равномерно распределяется в организме пациента. Полученные изображения рентгеновских снимков проецируются на экран, что позволяет кардиологу с высокой точностью определить состояние коронарных сосудов. На экране будет видно, в каких точно участках наблюдается нарушение кровообращения в результате стеноза или закупорки артерий. Серьезным стенозом считается состояние, при котором диаметр артериального просвета уменьшается на 70%. При ярко выраженном стенозе коронарных сосудов осуществляется стентирование – обязательное вмешательство, выполняемое во всех медучреждениях Израиля в ходе процедуры катетеризации. По определенным показаниям коррекцию стеноза проводят хирургическим методом аортокоронарного шунтирования.В ходе выполнения катетеризации сердца возможно проведение следующих терапевтических манипуляций
- механическое расширение просвета коронарных сосудов при помощи баллона
- внедрение закрепляющего устройства – стента, представляющего собой маленькую металлическую пружину, поддерживающую артериальную стенку и сохраняющую артерии открытыми
- По окончании процедуры катетер извлекают, на место разреза накладывают швы и давящую повязку
После процедуры
По окончании катетеризации сердца, выполненной с лечебными целями, пациент должен находиться под наблюдением. Обычно ему требуется однодневная госпитализация. После диагностической катетеризации, как правило, нет необходимости в длительной госпитализации.В области разреза возможно образование гематомы, которая обычно проходит в течение 10 дней. В случае жалоб на боли в области введения катетера рекомендуется прием обезболивающих лекарственных препаратов.Процесс возвращения к обычной жизнедеятельности после лечебной катетеризации проходит постепенно. В большинстве случаев требуется продолжать прием лекарств, чтобы поддерживать артериальное давление на нормальном уровне, а также контролировать свертываемость крови для профилактики процесса дальнейшей закупорки кровеносных сосудов
Теперь сделаем краткий обзор заболеваний сердечно-сосудистой системы, их этиологии и смптоматики.
Аритмия
Что такое аритмия сердца?
Аритмия – это заболевание сердца, связанное с нарушением нормального ритма сокращения сердечной мышцы. Здоровый человек в спокойном состоянии не чувствует работы своего сердца. Если же появляются перебои, сердце начинает учащенно колотится, появляются пропуски ударов сердца или другие отклонения в сердцебиении – речь заходит об аритмии сердца.Природа аритмии сердца может быт самая разнообразная. Обращать внимание на проявление аритмии сердца надо обязательно.Аритмия сердца – это сигнал о неполадках в работе самого сердца или о нарушении в каких-то других важных системах организма.
Причины
Здоровое сердце в норме имеет четкий последовательный ритм сердечных сокращений. Их частота колеблется в пределах 60-90 ударов в минуту. Сокращения предсердий сменяются сокращениями желудочков, а затем в течение 0,4 секунд сердечная мышца находится в покое.Ключевое значение в процессе сердцебиения имеет синусовый узел, расположенный на правом предсердии. В синусовом узле вырабатываются электрические сигналы, задающие ритм сокращений сердечных мышц. Если причина аритмии в нарушении работы синусового узла – говорят о синусовой аритмии (синусовая брадикардия, синусовая тахикардия). Если сигналы, вызывающие аритмию находятся вне синусового узла, говорят о других видах аритмии.Важно также подчеркнуть, что работа синусового узла тесно связана с другими системами организма и причина аритмии может находиться вне сердца.
Основные виды:
1. Синусовая тахикардия
Синусовая тахикардия – повышенная частота сердцебиения, более 90 ударов в минуту. Ощущается как сердцебиение. Синусовая тахикардия может быть вызвана повышенной температурой тела, эмоциональным перенапряжением и другими внешними причинами.
2. Синусовая брадикардия
Синусовая брадикардия – уменьшение частоты седцебиения менее 55 ударов в минуту. Брадикардия может сопровождать гипотоническую болезнь, сопутствовать заболеваниям сердца, возникать при снижении функции щитовидной железы. Она может ощущаться в виде дискомфорта в области сердца, слабости, головокружения.
3. Экстрасистолия
Экстрасистолия — это сбои сердечного ритма, причиной которого является возникновение в сердце дополнительных очагов возбуждения. Передающиеся из этих очагов сигналы вызывают преждевременное сокращение сердца (экстрасистолу). При этом человек ощущает перебои и замирания сердца.
4. Пароксизмальная тахикардия
Пароксизмальная тахикардия. характерна правильным, но очень частым ритмом сердечных сокращений, частота которых может достигать 140-240 ударов в минуту. Этому виду аритмии свойственно ощущение слабости, повышенное потоотделение. Пароксизмальная тахикардия начинается и исчезает внезапно. Причины ее возникновения сходны с экстрасистолией
5. Мерцательная аритмия
Мерцательная аритмия. Для такого вида аритмии, как мерцание предсердий, характерно беспорядочное сокращение отдельных мышечных волокон. Люди, страдающие от этого заболевания, часто жалуются на ощущение трепетания в груди, одышку.
6. Блокада сердца
Блокада сердца сопровождаются периодическим пропаданием пульса. Бывают полные и неполные блокады. Этот вид аритмии может вызвать обморок, судороги. Полная блокада сердца может привести к сердечной недостаточности и внезапной смерти.
Самым современным и эффективным методом лечения аритмии сердца является радиочастотная абляция. Радиочастотная абляция сердца – это минимально инвазивная процедура. Радиочастотная абляция проводится с помощью тонкого гибкого катетера-проводника, который вводится через кровеносный сосуд и подводится к источнику неправильного патологического ритма в сердце. Затем по этому проводнику подается радиочастотный импульс, который разрушает участок ткани, отвечающий за неправильный ритм. Преимуществом радиочастотой абляции является то, что этот метод гораздо легче переносится пациентом по сравнению с открытым вмешательством, кроме того, пациент может практически через пару дней идти домой. Нет никаких швов, шрамов после операции.
После радиочастотной абляции пациентам больше не требуется никакого лечения , т.к. ритм сердца восстанавливается. Многим пациентам после такого вмешательства не нужно будет принимать противосвертывающие препараты. Еще одним преимуществом радиочастотной абляции является то, что пациент практически не испытывает какой-либо боли в послеоперационном периоде. Период восстановления протекает весьма быстро, и уже через пару дней пациент возвращается домой.
Атеросклероз
Среди современных людей многие слышали о таком заболевании, как атеросклероз. Однако о истинных причинах его проинформированы немногие. И, думается, и те немногие находятся в плену мифов, таких как «атеросклероз – болезнь людей пожилого возраста» или «изменения при атеросклерозе абсолютно необратимы». Давайте попробуем разобраться в сути этого заболевания и причинах его возникновения.
Что такое – атеросклероз
Атеросклероз – заболевание артерий, при котором характерным является отложение в стенках сосудов липопротеидов, разрастанием соединительнотканных волокон и формированием в последующем атеросклеротических бляшек.Необходимо помнить, что атеросклероз – прежде всего системное заболевание, и, хотя может быть преимущественное поражение тех или иных сосудов, остальные сосуды организма поражаются процессом также.
Причины атеросклероза
Все факторы, имеющие значение в развитии атеросклероза, делятся условно на
- предрасполагающие,
- провоцирующие,
- способствующие.
Деление подобным образом позволяет наиболее полно представить себе схему воздействия определенного фактора на развитие атеросклероза.
Предрасполагающие факторы
К предрасполагающим факторам относят:
Наследственность – ИБС или гипертония в семье человека значительно увеличивает риск развития атеросклероза и этих заболеваний у него.
Пол – чаще болеют мужчины, что связано с особенностями действия женских половых гормонов.
Возраст – начиная с 35 лет риск заболевания постепенно возрастает.
Типология личности – более предрасположены к развитию атеросклероза люди с высокой степенью честолюбия, привыкшие добиваться своего в жизни. По-видимому, это связано с более ,низкой стрессоустойчивостью таких личностей.
Провоцирующие факторы: стресс,курение.
У курящего человека страдает прежде всего антиоксидантная система, провоцируя атеросклероз. При постоянных стрессах в организме происходит мощнейший выброс гормонов в кровь, что также способствует развитию атеросклеротических бляшек.
Способствующие факторы
В эту группу относятся факторы, действие которых мы, в принципе, можем корректировать. Это:
Гипертония. Один из сильнейших способствующих факторов, причем он способен не только способствовать развитие атеросклероза, но и значительно ухудшать течение заболеваний, которые вызваны атеросклерозом.
Увеличение количества холестерина и другие нарушения обмена липидов. Холестерин – основной «строительный материал» атеросклеротической бляшки. Это значит, что при повышении его количества в крови риск заболевания резко возрастает.
Повышение массы тела. Повышенная нагрузка на сердце, нарушения обменов веществ, снижение толерантности к нагрузке – лишь малое количество способствующих факторов организма с повышенной массой.
Гиподинамия (пассивный образ жизни).
Гипертония
Артериальная гипертония (гипертензия) – это хроническое заболевание, сопровождающееся повышением артериального давления. По новейшим нормам, диагноз «гипертония» ставится, когда давление составляет 140/90 и выше.
клинические варианты артериальной гипертонии
Первичные – это такие, которые возникают при отсутствии видимых причин. Сюда относят эссенциальную гипертонию – ту самую пресловутую гипертоническую болезнь. В структуре данной болезни эта форма занимает около 90%. Эссенциальная гипертония бывает стабильная, когда АД повышено постоянно, и лабильная ( АД изменяется).
Вторичные – это симптоматические, то есть сопровождающие другую патологию. Чаще всего это поражение почек или эндокринная патология (болезни надпочечников, щитовидки, диабет). Кроме того, гипертония может вызываться приемом некоторых медикаментов, стрессами и токсикозом беременных.
Факторы риска возникновения гипертонии: Возраст более 55 лет;Курение;Избыточный вес;Отягощенная по сердечно-сосудистой патологии наследственность;Сахарный диабет;Хронический стресс;Избыток соли в рационе;Недостаточная физическая активность.
Ишемическая болезнь сердца(ИБС)
Ишемическая болезнь сердца (ИБС) – одна из болезней века. Ведь, как показывают основные исследования в этой области, наши предки болели ИБС гораздо реже нас. Основные факторы увеличения распространенности на земном шаре ишемической болезни сердца (ИБС) –
- техногенизация жизни,
- адинамический (малоподвижный) образ жизни,
- увеличение нагрузки на организм,
- неправильное питание.
По средним оценкам, заболеваемость достигает до 25% всех людей старше 65 лет. В современной медицине под ишемической болезнью сердца (ИБС) понимают острое или хроническое заболевание, возникающее вследствие несоответствия между потребностью миокарда (ткани сердца) в кислороде и возможностью кровотока через коронарные артерии, снабжающие миокард кровью. Выражается это в развитии участков ишемии (недостатка кислорода), ишемических повреждениях, некрозе и рубцовых изменениях, сопровождаясь нарушением сократительной функции сердца.
Виды ишемической болезни сердца (ИБС)
Общепринятой классификации ишемической болезни сердца (ИБС) на данный момент не существует. Согласно рабочей классификации, принятой на вооружение специалистами в последнее время, ишемическая болезнь сердца делится на:
- внезапную сердечную смерть (первичную остановку сердца);
- стенокардию (стабильную, нестабильную, спонтанную);
- безболевую ишемию миокарда;
- синдром Х;
- инфаркт миокарда;
- постинфарктный кардиосклероз;
- сердечную недостаточность;
- нарушения ритма и проводимости.
Последние две формы ишемической болезни сердца (ИБС) (сердечная недостаточность и нарушения ритма или проводимости) многими рассматриваются как отдельные заболевания, диагноз их отдельно от ишемии ставится в случае отсутствия у пациента другой клиники ИБС. Кроме того, они способны подключаться в развитие любой другой формы ишемической болезни сердца )ИБС) и осложнять их течение.
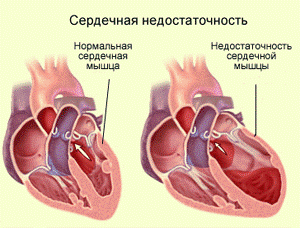
Сердечная недостаточность
Сердечная недостаточность (СН) – это комплексное нарушение работы сердечно-сосудистой системы человеческого организма, проявляющееся снижением сократительной функции сердечной мышцы. Сердечная недостаточность может быть левожелудочковой и правожелудочковой, острой и хронической.
Этиология сердечной недостаточности
Одной из самых распространенных причин заболевания сердечная недостаточность является сужение коронарных сосудов сердца, питающих миокард кровью (нарушение кровоснабжения сердечной мышцы): стенокардия, инфаркт миокарда, миокардит. Кроме того сердечная недостаточность может возникать вследствие сердечной перегрузки при гипертонической болезни, сердечных пороках. К недостаточности приводят некоторые эндокринные заболевания (например, гипертиреоз, сопровождающийся гиперфункцией щитовидной железы). Сердечная недостаточность как осложнение может сопровождать почти все заболевания сердечно-сосудистой системы.
Различают три стадии сердечной недостаточности:
- I стадия – у больного имеется одышка, учащение сердцебиения, утомляемость при физической нагрузке;
- II стадия – характеризуется застойными явлениями в органах и тканях:
- IIА стадия – застойные явления выражены слабо и имеют место только в малом круге кровообращения. При IIБ стадии застойные явления присутствуют в обоих кругах кровообращения, выражены гемодинамические нарушения;
- III стадия – дополнительно проявляется морфологическими изменениями в структуре органов, испытывающих кислородное голодание (возникает цирроз печени, гемосидероз легких).
Стенокардия
Стенокардия – одна из клинических форм ишемической болезни сердца. Причиной стенокардии является в основном атеросклероз коронарных артерий, которые снабжают кровью сердце человека.Бляшки атеросклероза закупоривают просвет артерий, мешая кровоснабжению и расширению стенок при нагрузке. Именно поэтому приступы стенокардии чаще всего и возникают при стрессах или физическом напряжении. Из-за распирающей боли в груди это заболевание получило известное название «грудная жаба»
Варианты стенокардии
Существует 3 варианта стенокардии:
- стабильная стенокардия
- нестабильная стенокардия
- принцметалла
Под стабильностью или нестабильностью здесь подразумевается динамика развития процесса – если стенокардия меняет свое поведение, приступы усиливаются или появляются в покое и стенокардия переходит в предынфарктное состояние, то стенокардия считается нестабильной.
Тахикардия
повышение частоты сокращений сердечной мышцы. В спокойном состоянии для детей от 7 лет и для взрослых повышенным считается сокращение от 90 ударов за 1 минуту. У детей до 7 лет нормы сокращения сердца следующие: новорожденные – 120-140 ударов в минуту, 3-6 лет – 90 ударов в минуту.
Виды тахикардии:
– Конституциональная тахикардия – характерна для людей астенического телосложения. Люди этого типа могут быть совершенно здоровы и иметь повышенную частоту сердечных сокращений.
– Неврогенная тахикардия –
1. возникает при сильном нервно-эмоциональном напряжении;
2. свойственна людям с поражениями ЦНС, например, при синдроме Пейджа.
– Ортостатическая тахикардия
возникает при переходе из горизонтального положения тела в вертикальное.
– Синусовая тахикардия – вид тахикардии, вызванный повышением активности предсердного узла.
– Физиологическая тахикардия – возникает вследствие реакции организма на физическую нагрузку или длительное напряжение.
– Эндокринная тахикардия – этот вид тахикардии вызывает воздействие некоторых гормонов (тироксин, катехоламины).
Также выделяют физиологическую и патологическую тахикардию.
Инсульт, виды инсульта
Инсульт – это внезапное нарушение мозгового кровообращения. Инсульт является результатом разрыва или закупорки какого-либо сосуда, находящегося в головном мозге. При инсульте происходит повреждение тканей головного мозга и расстройство его функций.Нередко инсульт заканчивается полной парализацией пациента, жестоко превращая его в беспомощного инвалида, или, что случается достаточно часто, может привести к летальному исходу. Сегодня инсульт стоит под первым номером в списке наиболее распространенных причин смертности и инвалидизации в мире.
Основные виды
Ишемический инсульт
Ишемический инсульт, иначе его называют инфаркт мозга, подразделяется следующим образом:.
- Тромботический инсульт
- Нетромботический инсульт
- Эмболический инсульт
Тромботический и нетромботический инсульт как разновидности ишемического инсульта, образуются в результате закрытия просвета сосудов головы. В первом случае закупорка происходит тромбом (сгустком крови). Нетромботический ишемический инсульт возникает при наличии, а иногда и при сочетании следующих факторов. Ангиоспазм, патологическое строение сосуда, его извитость, хроническая сосудисто-мозговая недостаточность, сосуды забитые атеросклеротическими бляшками приводят к возникновению этого вида ишемического инсульта. Закупоривание сосуда может произойти и эмболом (пузырьком воздуха), отсюда и название – эмболический ишемический инсульт.
Геморрагический инсульт
Когда происходит кровоизлияние в мозговое вещество или под его оболочки в результате разрыва кровеносного сосуда головы, то место имеет геморрагический инсульт. Геморрагический инсульт возникает чаще всего внезапно, под воздействием физического или психического перенапряжения. Поскольку могут поражаться различные участки мозга, возникают параличи. Нарушаются двигательные функции тела.
причины возникновения
Как и многие заболевании, геморрагический и ишемический инсульты могут быть спровоцированы рядом патологических процессов. К их числу относятся атеросклероз, гипертония, сахарный диабет, нефрит и т.д. Причиной повреждения сосуда головы (геморрагический инсульт) чаще всего является высокое артериальное давление.Хроническая сосудисто-мозговая недостаточность, патология строения сосуда головного мозга, атеросклероз могут вызвать ишемический инсульт.
Воспалительные заболевания сердца
Эндокардит, миокардит, перикардит – эти болезни относятся к так называемым воспалительным заболеваниям сердца:
эндокардит – воспаление внутренней оболочки сердца – эндокарда;
миокардит – воспалительное поражение сердечной мышцы – миокарда;
перикардит – воспалительное поражение внешней оболочки сердца – перикарда.
Эндокардит, миокардит, перикардит могут быть самостоятельными заболеваниями или осложнениями других заболеваний. Они делятся на ревматические и неревматические. При ревматизме закономерно включаются в процесс все стенки сердца, но он может развиваться в них и отдельно. Так, когда при ревматизме поражаются эндокард и миокард, то говорят о ревмокардите, но эти заболевания могут и сочетаться.
Профилактика
Первичная профилактика заболеваний заключается в повышении сопротивляемости организма к инфекции (закаливание, здоровый образ жизни); лечение очаговой инфекции (тонзиллит, кариозные зубы, гайморит и т. д.). Вторичная профилактика осуществляется постановкой больного на диспансерный учет после выписки из стационара и активным наблюдением за ним в дальнейшем для предупреждения возможных рецидивов. Многие больные требуют после перенесенного заболевания соответствующего трудоустройства (работа в теплом помещении, без значительной физической нагрузки).
Пороки сердца
Врожденный порок сердца
Врожденные пороки сердца – это возникшие внутриутробно, до рождения ребенка, анатомические дефекты сердца, его клапанного аппарата или его сосудов. Эти дефекты могут встречаться изолированно или в сочетании друг с другом. Врожденный порок сердца может проявляться сразу после рождения ребенка или протекать скрыто. Врожденные пороки сердца встречаются с частотой 6-8 случаев на каждую тысячу родов. Они занимают первое место по смертности новорожденных и детей первого года жизни.
Приобретенный порок сердца
Приобретенный порок сердца развивается уже после рождения и является результатом поражения клапанов или перегородок камер сердца при различных заболевания, чаще всего в результате ревматизма.
недостаточность клапана изменение формы клапана, сморщивания его створок. В результате этого изменения клапаны сердца не могут полностью закрыть отверстия между камерами сердца. Из-за такого неполного закрытия часть крови перетекает обратно, в те отделы сердца, из которых она поступила. Это создает дополнительную нагрузку на сердце, увеличивает его массу, и ведет к утомлению сердца. Такой вариант приобретенного порока сердца называется недостаточность сердечного клапана
поражение клапана сердца со сращением его створок ведет к сужению отверстия между камерами сердца, что тоже мешает нормальному кровотоку, частично перекрывая его. Такой порок сердца называется стенозом. Если два типа приобретенного порока сердца – недостаточность клапана и стеноз – поражают сердечно-сосудистую систему одновременно, говорят о комбинированном пороке сердца.
Больной пороком сердца может практически не замечать своего заболевания, так как резервные возможности сердца поистине огромны, и компенсируют работу пораженного отдела за счет усиленной работы других отделов сердца. В этих случаях, которые называются компенсированным пороком сердца, признаки заболевания может выявить только кардиолог: это характерные сердечные шумы, изменение тонов сердца и его размеров.
Но возможности человеческого сердца не безграничны, и прогрессирование болезни приводит к истощению резервов и развитию сердечной недостаточности. В этом случае порок сердца называется декомпенсированным, состояние декомпенсации может быть усилено обострениями сердечно-сосудистых заболеваний, непомерными физическими нагрузками, психологическим перенапряжением, инфекционными заболеваниями, беременностью и родами.
Коронарная ангиография
Задачей процедуры катетеризации сердца или коронарной ангиографии является диагностика, и лечение заболеваний коронарных сосудов. Коронарными сосудами называются артерии, обеспечивающие кровоснабжение сердечной мышцы, необходимое для стабильной работы сердца. В большинстве случаев катетеризация сердца позволяет осуществить диагностику и необходимое медицинское вмешательство при закупорке коронарных сосудов в результате процесса атеросклероза. Атеросклеротическая бляшка закрывает собой просвет одной из коронарных артерий и нарушает нормальное кровоснабжение. Растущая атеросклеротическая бляшка формируется из воспалительных клеток, липидов и белков, участвующих в процессе свертывания крови.Катетеризация или ангиография выполняется для лечения стенокардии, улучшения функциональности сердца, а зачастую и для спасения жизни пациента. Речь идет о случаях, когда наблюдается выраженный стеноз (сужение) артерии, приводящий к нарушению кровообращения на большом участке миокарда и не поддающийся лечению другими средствами (например, при остром инфаркте миокарда).В некоторых случаях катетеризация сердца выполняется для коррекции врожденных пороков развития сердца (дефект внутренней перегородки, дефект сердечного клапана) или для точного измерения давления крови в камерах сердца, в крупных кровеносных сосудах и легочной артерии.
В ходе процедуры катетеризации в одну из крупных артерий (чаще всего в паховой области или на верхней конечности) вводят длинную эластичную трубочку, которую проводят по путям кровообращения до коронарных артерий. Через катетер впрыскивается контрастное вещество и выполняется серия снимков, позволяющая получить изображение на экране компьютера. Таким образом диагностируется наличие стеноза артерий, а в случае необходимости можно увеличить проходимость артерии при помощи специального баллона и установить стент – устройство, поддерживающее артериальную стенку.
Процедура катетеризации сердца
Врач выбирает локализацию введения катетера. Надрез выполняют на бедренной артерии (femoral artery), в области паха, или на лучевой артерии (radial artery), в области предплечья. Место надреза дезинфицируют, а затем вводят через него длинную тонкую трубочку (катетер) непосредственно в кровеносный сосуд. Врач, выполняющий процедуру, проводит катетер через крупные кровеносные сосуды до места ответвления коронарных сосудов. Процедура проводится под контролем рентгена.
В дальнейшем в кровеносные сосуды вводится контрастное вещество, которое равномерно распределяется в организме пациента. Полученные изображения рентгеновских снимков проецируются на экран, что позволяет кардиологу с высокой точностью определить состояние коронарных сосудов. На экране будет видно, в каких точно участках наблюдается нарушение кровообращения в результате стеноза или закупорки артерий. Серьезным стенозом считается состояние, при котором диаметр артериального просвета уменьшается на 70%. При ярко выраженном стенозе коронарных сосудов осуществляется стентирование – обязательное вмешательство, выполняемое во всех медучреждениях Израиля в ходе процедуры катетеризации. По определенным показаниям коррекцию стеноза проводят хирургическим методом аортокоронарного шунтирования.
В ходе выполнения катетеризации сердца возможно проведение следующих терапевтических манипуляций:
- механическое расширение просвета коронарных сосудов при помощи баллона
- внедрение закрепляющего устройства – стента, представляющего собой маленькую металлическую пружину, поддерживающую артериальную стенку и сохраняющую артерии открытыми
По окончании процедуры катетер извлекают, на место разреза накладывают швы и давящую повязку
После процедуры
По окончании катетеризации сердца, выполненной с лечебными целями, пациент должен находиться под наблюдением. Обычно ему требуется однодневная госпитализация. После диагностической катетеризации, как правило, нет необходимости в длительной госпитализации.В области разреза возможно образование гематомы, которая обычно проходит в течение 10 дней. В случае жалоб на боли в области введения катетера рекомендуется прием обезболивающих лекарственных препаратов.Процесс возвращения к обычной жизнедеятельности после лечебной катетеризации проходит постепенно. В большинстве случаев требуется продолжать прием лекарств, чтобы поддерживать артериальное давление на нормальном уровне, а также контролировать свертываемость крови для профилактики процесса дальнейшей закупорки кровеносных сосудов.